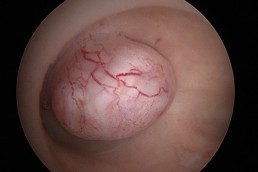
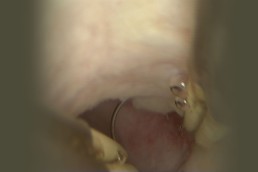
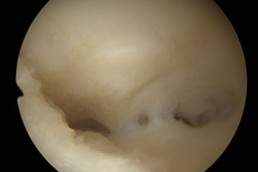
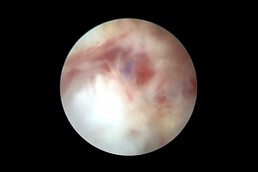
Termoablația
Termoablatia
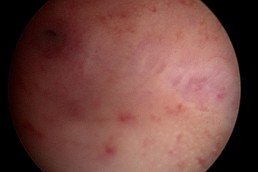
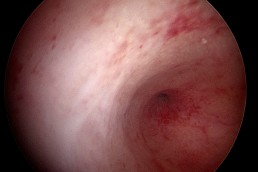
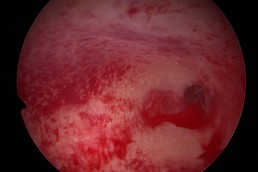
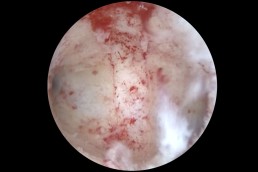
Termoablatia sau coagularea “la rece” cum mai este cunoscută, reprezintă o metodă alternativă de tratament a leziunilor precanceroase ale colului uterin determinate de
infecția cu papilomavirus.
Este o procedură simplă și rapidă, necesitând cel mult anestezie locală, care, prin intermdiul unei sonde care se încălzește până la 100grade Celsius și se aplică pe col pentru 20- 30 secunde, distruge țesuturile anormale, atât din superafață cât și în profunzime(epiteliul si stroma).
Când se recomandă termoablația?
Selectarea cazurilor la care se poate indica acest tratament se face după o investigare aprofundată prin citologie ( test Babeș -Papanicolau) colposcopie si biopsie de col
pentru a axclude boala invaziva sau leziunile glandulare( ale celulelor care tapeteaza interiorul canalului cervical). Leziunea cervicală trebuie să fie complet vizibilă, să nu se
extindă în interiorul canalului cervical și să ocupe mai putin de 75% din suprafața colului.
Contraindicații pentru termoablație?
Termoablația este contraindicată în infecțiile active ale colului, în sarcină, la pacientele care au mai efectuat anterior termoablație sau când biopsia a confirmat leziuni
glandulare sau invazive.
Ce se întâmplă după procedura de termoablație?
După procedură pacientele pot experimenta usoară durere locală, o secreție vaginală mai apoasă care poate persista timp de 2- 4 săptămâni sau sângerarare redusă
cantitativ.
Nu se recomandă băile în cadă/ piscină, contactul sexual sau administrare de tratamente intravaginale cel putin o lună.
Este foarte importantă dispensarizarea ulterioară a pacientelor care au efectuat o procedură de termoablație.
Astfel la 6-12 luni post interveție se recomandă dubla testare, Test Babeș Papa Nicolau și genotipare ADN_HPV pentru a aprecia efeciența tratamentului.

Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
PRP (platellet rich plasma)
PRP (platellet rich plasma)
Alături de laserul Co2 Monalisa Touch, PRP este o procedură de rejuvenare vaginală non-chirurgicală, ce obține prin centrifugarea sângelui propriu al pacientei, concentrații foarte mari (de 3-4 ori mai mari decât în tot sângele circulant) de factori de creștere (35 de factori de creștere) și molecule biologic active (trombocite), ce stimulează regenerarea, refacerea, vindecarea țesuturilor afectate.
Fiind obținut din sângele propriu al pacientei, terapia PRP exclude apariția reacțiilor imunologice și alergice, precum și reacția de respingere de către organism.
Are o aplicabilitate largă în ginecologie, este eficientă la orice vârstă, pentru o viață intima împlinită și pentru reducerea până la dispariție a simptomelor neplăcute asociate diferitelor afecțiuni ginecologice.
Indicațiile terapiei PRP:
- Terapia O-Shot : creșterea răspunsului sexual prin creșterea sensibilității zonelor erogene, lubrefiere accentuată, orgasm mai puternic vaginal și clitoridian
- Întinerire vaginală: mucoasa vaginală devine mai fermă
- Candidoze recidivante, infecții vaginale diverse repetate, rezistente la tratamentele convenționale
- Lichen vulvo-vaginal: rezultate excelente în ceea ce privește usturimea și mâncărimea asociată patologiei
- Cistite recidivante non-infecțioase (examenul complet de urină nu decelează bacterii), sau cele postcoitale (după contactul sexual)
- Atrofie vaginală și incontinență urinară de grad mic (1 și 2), în perimenopauză și menopauză
- Repararea cicatricilor vicioase după operația cezariană
- Repararea cicatricilor dureroase după epiziotomia efectuata la nașterea vaginală
Contraindicații:
- Sarcină
- Boli autoimune sau hematologice,
- Sângerare vaginală de cauză necunoscută
- Neoplazii vulvovaginale, utero-ovariene
- Infecții urinare sau boli cu transmitere sexuale
- Tratament cu anticoagulante
Anterior procedurii, ce presupune un grup de 3 ședințe terapeutice la interval de 6 săptămâni, sunt necesare o serie de analize necesare pentru siguranță pacientelor și succesul terapeutic.
Ce presupune procedura:
Recoltarea unei cantități adecvate de sânge, în funcție de afecțiune
Pregătirea pacientei pentru procedură, cu aplicarea unei creme anestezice; întreaga procedură, de la recoltarea sângelui până la terminarea injectării durează aproximativ 30 minute.
Indicații post procedură.
Important: nu este o procedură dureroasă, în ciuda faptului că folosim ace, acestea fiind însă extrem de fine. Pacientele descriu disconfortul, pe o scară de la 1 la 10, la un nivel 2.
Pentru a mai multe detalii contactați-ne telefonic sau programează-te on line.
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Histerosonografie
Histerosonografie
Ce este Histerosonografia?
Histerosonografia este o procedura imagistică minim invazivă utilizată pentru evaluarea cavității și trompelor uterine.
Aceasta presupune injectarea unei soluții în uter printr-un cateter subțire, urmată de o ecografie endovaginală pentru a examina umplerea cavității uterine și traiectul trompelor.
Indicații pentru Histerosonografie:
Această investigație se recomandă pentru :
- Evaluarea polipilor endometriali sau a fibroamelor submucoase
- Detectarea sinechiilor uterine (aderențe)
- Investigarea infertilității
- Verificarea cavității uterine înainte de procedura de fertilizarea în Vitro (FIV)
- Evaluarea cavității uterine
Cum se desfasoară procedura?
- Se introduce un specul în vagin similar unui examen ginecologic.
- Se inserează un cateter subțire în colul uterin.
- Se injectează soluția sterilp pentru a umple cavitatea uterină.
- Se efectuează o ecografie endovaginală pentru a vizualiza detalii anatomice ale uterului și trompelor.
Procedura durează în jur de 30 minute și este în general, bine tolerată, desi unele paciente pot resimți un ușor discomfort similar crampelor menstruale.
Recomandări post procedură:
Pacientele pot reveni la activitatile zilnice imediat dupa investigație, deși pot avea usoare scurgeri vaginale din cauza lichidului rezidual.
Este recomandată utilizarea absorbantelor și evitarea contactului sexual timp de 24 ore.
Mai întâi se recomandă să veniți la o consultație pentru a stabili ce analize se fac înaintea investigatiei și a primi de la medic mai multe informații.
Pentru a mai multe detalii contactați-ne telefonic sau programează-te on line.
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Biopsia de col uterin
Biopsia de col uterin
Biopsia de col uterin
Atunci când la colposcopie se identifică prezenţa unor zone anormale este necesară prelevarea unui fragment de ţesut (biopsie) pentru examen histopatologic. De obicei, se efectuează în prealabil o anestezie locală. După biopsie este posibilă sângerare redusă și de scurtă durată.
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Evaluarea infertilității
Evaluarea infertilității
Cum definim infertilitatea?
Infertilitatea reprezintă incapacitatea unui cuplu de a obține o sarcină în decursul unui an de zile de activitate sexuală neprotejată si regulată.
În cazul pacientelor cu vârsta de peste 35 de ani acest interval se reduce la șase luni.
Care sunt cauzele infertilității feminine?
Există mai multe cauze ce pot determina apariția infertilității feminine și anume:
Afecțiuni ale trompelor uterine – aici sunt incluși toți factorii care modifică permeabilitatea trompelor (sau cum se spune popular “trompe înfundate”). În principal acest lucru se datorează unor infecții pelvine, intervenții chirurgicale în zona pelvină sau formelor avansate de endometrioză. În cazul în care capătul distal al trompei (cel din vecinătatea ovarului) este obstruat, în interiorul trompei se acumulează lichid, situația aceasta fiind denumită hidrosalpinx.
Disfuncțiile ovulatorii – există diverse afecțiuni ce alterează sau împiedică apariția ovulației, cele mai frecvent întâlnite în practica curentă fiind:
- Boala ovarelor polichistice – reprezintă una dintre cele mai frecvente boli endocrinologice întalnite la femeile de vârstă fertilă și în acelaști timp una dintre principalele cauze ale alterării ovulației.
- Hiperprolactinemia – este dată de secreția în exces a hormonului prolactină de către glanda hipofiză.
- Insuficiența ovariană precoce – poate fi congenitală sau datorită unor intervenții chirurgicale anterioare la nivelul ovarului.
Afecțiuni uterine – sunt adesea diagnosticate la pacientele cu infertilitate, cele mai frecvente fiind:
- Polipii endometriali – reprezintă formațiuni benigne, dezvoltate în interiorul cavității uterine. Pot determina infertilitate, împiedicând implantarea embrionului în acest loc.
- Fibroamele uterine –determină infertilitate dacă sunt localizate în cavitatea uterină (parțial sau total).
- Sinechiile uterine –reprezintă aderențe în interiorul cavității uterine, care apar de obicei după chiuretaje uterine ori alte intervenții chirugicale precum histeroscopii operatorii sau rezectoscopii.
- Malformații uterine congenitale – unele malformații uterine congenitale pot împiedica obținerea unei sarcini pe cale naturală (uterul septat, uterul bicorn, uterul didelph, uterul unicorn).
- Endometrita cronică reprezintă o inflamație cronică a mucoasei uterine (endometrului) ce poate împiedica implantarea embrionului.
Endometrioza – reprezintă prezența de țesut endometrial în afara cavității uterine. Cel mai adesea acest țesut endometrial se regăsește în pelvis (la nivelul ovarelor, a trompelor uterine), dar există și situații (rare) când se localizează și în afara pelvisului precum la nivelul peretelui abdominal sau plămânului. Dacă țesutul endometrial apare în interiorul mușchiului uterin, afecțiunea poartă denumirea de adenomioză și adesea se însoțeste de infertilitate.
Uneori la aceeași pacientă pot coexista mai mulți factori ce împiedică obținerea unei sarcini, motiv pentru care investigarea unui cuplu cu infertilitate presupune efectuarea unui bilanț complet. Un diagnostic corect și complet din start asigură o conduită eficientă.
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Tratamentul infertilității
Tratamentul infertilității
- Tratamentul infertilității trebuie individualizat pentru fiecare cuplu în parte, în funcție de cauzele diagnosticate.
- În cazul in care există doar disfuncții ovulatorii, se poate începe cu tratamente medicamentoase ce induc ovulația.
- Tratamentele chirurgicale sunt utilizate pentru a îndeparta fibroame uterine, chisturi ovariene, focare de endometrioză precum și pentru restaurarea anatomiei aparatului genital. În general aceste intervenții chirurgicale pot fi efectuate prin chirurgie laparoscopică.
- Polipii endometriali sau fibroamele intrauterine pot fi tratați prin histeroscopie. În cazul infecțiilor (precum endometrita cronică) un tratament medicamentos poate rezolva problema.
- În cazul bărbaților, există de asemenea tratamente care pot îmbunătăți calitatea spermei.
- Dacă tratamentele de primă linie nu funcționează sau nu sunt suficiente, atunci se trece la tehnici de reproducere umană asistată, precum: inseminarea intrauterină (IUI), fertilizarea in vitro (FIV) sau injectarea intracitoplasmatică a spermatozoizilor (ICSI).
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Histeroscopia
Histeroscopia
Este o procedură chirurgicală minim invazivă care utilizează un un histeroscop (tub subțire de fibre optice) pentru a vizualiza interiorul uterului (cavitatea endometrială). Histeroscopia permite atât diagnosticul cât și tratamentul diverselor anomalii uterine care pot provoca infertilitate, avorturi spontane recurente, sângerări anormale și dureri pelvine.
Cum se realizează?
Histeroscopia poate fi efectuată atât în sala de operație a unui spital cât și în cadrul unui centru medical, cu anestezie locală sau generală, în funcție de tipul de histeroscopie (diagnostică sau operatorie) planificată pentru dumneavoastră.
Histeroscopia se realizează cu pacienta așezată în poziție ginecologică, iar după introducerea histeroscopului în interiorul uterului (prin colul uterin) medicul va inspecta cavitatea uterină pentru a detecta modificările acesteia, imaginile fiind proiectate cu ajutorul unei camere de înaltă rezoluție pe un monitor. Histeroscopia diagnostică durează doar 10-15 minute, iar acest interval de timp se poate prelungi dacă se vor efectua și o serie de proceduri precum biopsie, extragere polipi endometriali, fibroame uterine sau corecția unor malformații uterine.
Pregătirea pentru histeroscopie
- Dacă sunteți programată să vi se îndepărteze un fibrom, se poate recomanda un tratament specific (de exemplu Diphereline) timp de câteva săptămâni înainte de operație, pentru a micșora dimensiunea fibromului.
- Histeroscopia se efectuează cel mai bine în prima săptămână după menstruație (ziua 5-12 a ciclului).
- Este recomandat să informați medicul dacă sunteți sau ați putea fi gravidă, dacă sunteți alergică la vreun medicament sau dacă luați medicamente sau antiagregante (precum Aspirina sau Trombex).
- Vi se va cere să semnați un formular de consimțământ care să acorde medicului permisiunea de a efectua intervenția minim invazivă.
- Nu se recomandă să mâncați sau să beți după miezul nopții cu o zi înainte de operația programată, chiar dacă se va utiliza anestezia locală.
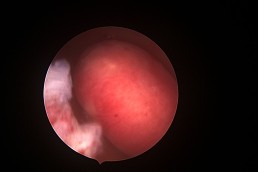
Aspectul normal al cavității uterine
În mod normal, cavitatea uterină are pereți netezi și este lipsită de fibroame, țesut cicatricial, malformații congenitale sau polipi (Fig.1). Simultan cu inspecția aspectului pereților uterini se vizualizează și originea trompelor uterine (dreaptă și stângă) – Fig. 2
Indicațiile pentru histeroscopie includ:
- Polipi uterini
- Fibroame uterine
- Aderențe la nivelul cavității uterine
- Anomalii uterine congenitale
- Infertilitate, eșecuri recurente de implantare în cadrul fertilizării in vitro
- Avorturi spontane recurente
- Sângerări uterine anormale
- Extragerea steriletelor care nu mai au firele vizibile sau accesibile
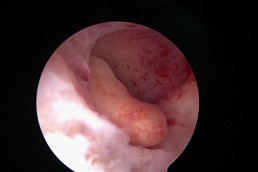
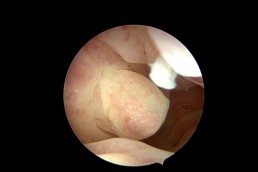
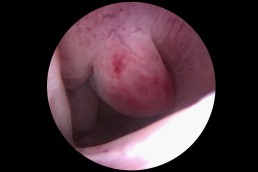
Polipii uterini
Polipii uterini reprezintă proliferări locale ale endometrului (mucoasa ce căptușește cavitatea uterină) și în marea majoritate a cazurilor sunt benigni. Ei pot provoca sângerări anormale, infertilitate sau pot interfera cu implantarea embrionilor în cursul fertilizării in vitro. Polipii endometriali pot fi diagnosticați cu ajutorul ecografiei, iar histeroscopia certifică acest diagnostic. În plus, histeroscopia permite și rezecția și extragerea polipilor endometriali. (fig. 3, 4)
Fibroame uterine
Atunci când se dezvoltă în cavitatea uterină sau în imediata apropiere a cavității, fibromele pot provoca infertilitate, avort spontan recurent, sângerări anormale și dureri menstruale severe.
Astfel de fibroame sunt numite intracavitare sau submucoase. Prezența lor poate fi confirmată prin ecografie sau sonohisterografie (introducerea unei soluții saline intrauterine în timpul ecografiei) sau prin vizualizare directă cu un histeroscop (fig. 5).
Fibroamele pot fi rezecate în fragmente mici, cu ajutorul unor anse electrice în cadrul histeroscopiei, procedeu numit rezectoscopie (fig. 6). Fragmentele rezecate sunt colectate din cavitatea uterină și trimise la laboratorul de anatomie – patologică pentru diagnostic histologic. Cavitatea uterină are aspect normal după operație, crescând foarte mult probabilitatea unei sarcini reușite.
Sindrom Asherman (Sinechia uterină)
Țesutul cicatricial și aderențele din cavitatea uterină (fig. 7, 8) pot apărea după chiuretaje uterine, o intervenție chirurgicală uterină anterioară sau pot fi urmarea unei infecții. Prezența acestor aderențe oferă un mediu intrauterin nefavorabil implantării embrionului. Dacă aderențele sunt extinse la întreaga cavitate uterină pot determina absența menstruației. În timpul histeroscopiei aceste aderențe pot fi secționate cu ajutorul unor foarfeci speciali ce permit astfel refacerea cavității uterine (fig. 14). După operație, un mic balon poate fi introdus temporar în cavitatea uterină pentru a împiedica reapariția aderențelor sau pot fi utilizate geluri (ce conțin acid hialuronic) ce au același rol.
Infertilitate
Histeroscopia reprezintă o etapă importantă în cadrul investigațiilor efectuate pacientelor ce prezintă diagnosticul de infertilitate. Histeroscopia poate identifica modificări subtile ale cavității uterine, ce nu pot fi diagnosticate prin ecografie, ceea ce face ca această inervenție să devină extrem de utilă la pacientele cu infertilitate. Un exemplu poate fi reprezentat de inflamația cronică a endometrului, situație numită endometrită (Fig. 9, 10).
Septul uterin
Septul uterin reprezintă o malformație congenitală a uterului. Cavitatea uterină este împărțită în două compartimente de o porțiune de țesut fibros numită sept uterin (fig. 11). Această anomalie poate provoca pierderi recurente ale sarcinii, infertilitate și diverse complicații obstetricale. Corecția septului poate fi efectuată în timpul histeroscopiei, cu ajutorului unor foarfeci speciali sau a ansei electrice ce vor secționa septul și vor reda cavității uterine atât un aspect cât și o funcție normală.
Hiperplazia de endometru
Reprezintă o proliferare parțială sau totală a endometrului (mucoasa ce tapetează cavitatea uterină). (fig.12, 13). Histeroscopia identifică aceste modificări și poate preleva mostre pentru examenul anatomo-patologic.
Cât de sigură este histeroscopia?
Histeroscopia este o procedură chirurgicală sigură. Există uneori însă riscul de apariție a unor complicații și anume:
- Sângerări uterine, care apar la 3% dintre proceduri (în special când intervenția are și rol terapeutic).
- Perforația uterului apare la mai puțin de 1% dintre pacienți
- Foarte rar, poate apărea perforația intestinului sau a vezicii urinare, situații ce necesită corecția chirurgicală a complicației.
- Există un risc mic de complicații în urma anesteziei.
- Rar, pot apărea infecții în urma histeroscopiei.
Recuperarea după histeroscopie
- Veți fi dusă într-un salon de recuperare imediat după intervenție. Asistentele medicale vă vor îngriji și vă vor monitoriza funcțiile vitale timp de 1 până la 3 ore sau până când va trece efectul anesteziei.
- Postoperator pot apărea dureri moderate pelvine, caz în care se pot administra medicamente antalgice (precum Paracetamol).
- Este normal să sângerați câteva zile după operație.
- Ar trebui să utilizați șervețele igienice mai degrabă decât tampoane și să evitați actul sexual sau exercițiile fizice intense două săptămâni după intervenție.
- Puteți relua activitățile normale la 24 de ore după intervenție.
Când trebuie contactat medicul?
În următoarele situații:
- Sângerări abundente
- Febră sau frisoane
- Dureri abdominale severe
- Problemă la urinare
- Dificultăți de respirație
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Testul Babes - Papanicolau
Testul Babes-Papanicolau
Examenul citologic Babeş-Papanicolau (numit și testul Papanicolau sau test Pap) este o analiză care evaluează starea de sănătate a colului uterin. Testul Papanicolau se face prin analiza la microscop a unei probe de secreții prelevate de la nivelul colului uterin cu ajutorul unei periuțe sau spatule de plastic. Recoltarea este simplă și nedureroasă și se poate efectua în cadrul examenului ginecologic de rutină. Alături de examenul ginecologic, testul Babeş-Papanicolau este o componentă importantă a controlului medical de rutină la femei.
Scopul său principal este evidenţierea unor leziuni precanceroase (numite și displazii cervicale) la femei aparent sănătoase, adică fără simptome. Odată identificate, leziunile precanceroase pot fi tratate, împiedicându-se astfel posibila lor evoluţie spre cancer. Deşi nu este o metodă perfectă, testul Papanicolau este cea mai bună modalitate probată până în prezent de a preveni și depista cancerul de col uterin.
Rezultatele marii majorităţi a examenelor citologice sunt normale (“negative pentru o leziune intraepitelială sau malignă”) dar într-un procent de aproximativ 5% din cazuri, testul va identifica atipii celulare ce vor necesita investigații specifice suplimentare precum testul HPV, colposcopie și eventual biopsie.
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.
Colposcopia
Colposcopia
Reprezintă o metodă de examinare a colului uterin care se efectuează cu ajutorul unui microscop special, numit colposcop. Ea este utilă în examinarea mucoasei care acoperă colul pe suprafaţa lui situată în vagin (denumită “exocol”). Spre deosebire de exocol, canalul endocervical se poate vizualiza şi examina colposcopic numai în anumite situaţii, respectiv la persoane la care orificiul cervical extern permite o manevră suplimentară de utilizare a unui specul de endocol (de obicei tinere care au născut pe cale naturală) şi numai în porţiunea iniţială a acestuia.
Un element anatomic important de vizualizat și examinat colposcopic este joncțiunea scuamo-cilindrică ce reprezintă zona de graniță dintre două tipuri de țesuturi de la nivelul colului uterin: epiteliul scuamos și epiteliul glandular. Joncțiunea scuamo-cilindrică reprezintă locul în care debutează procesele precanceroase.
- Colposcopia este definită ca “satisfăcătoare” atunci când pune în evidenţă joncţiunea scuamo-cilindrică şi “nesatisfăcătoare” atunci când joncţiunea scuamo-cilindrică este situată în endocol şi nu poate fi examinată.
- Colposcopia impune simultan cu examinarea colului uterin și evaluarea mucoasei vaginale şi a vulvei.
Când se recomandă examenul colposcopic?
Colposcopia este indicată de medicul ginecolog atunci când examenul citologic Babeş-Papanicolau indică o atipie sau când aspectul colului la examenul ginecologic obişnuit semnalează o problemă care necesită o evaluare mai detaliată.
Tehnica
- Examenul colposcopic durează între 10 şi 20 de minute şi nu este nedureros.
- Iniţial, colposcopia decurge identic cu recoltarea citologiei: colul uterin este pus în evidenţă cu ajutorul unui specul vaginal.
- Medicul care efectuează colposcopia se poate uita direct în microscop sau pe un monitor care preia imaginea video în mişcare şi în timp real. Imaginea poate fi în cazul videocolposcopiei vizualizată simultan de către medic și pacientă (dacă aceasta dorește).
- Aspectul colului este vizualizat după badijonarea colului inițial cu ser fiziologic apoi cu o soluţie diluată de acid acetic şi la final cu soluţie Lugol (iodată).
- In funcție de aspectul colposcopic imaginile pot fi încadrate în trei categorii:

Imagini normale sau modificări benigne (Fig. 1,2,3)
Anomalii minore – ce corespund leziunilor precanceroase de grad redus (Fig 4,5,6)
Anomalii majore- ce corespund leziunilor precanceroase de grad înalt (Fig 7,8,9)
Programează-te pentru o consultaţie
Efectuarea unei solicitări de programare online constituie acceptul tău pentru prelucrarea datelor.